„Nesze sánta, itt egy púp” – nevettünk régen a morbid vicc poénján, ám az „egy betegség mellé egy másik” jelensége, akármilyen furcsán hangzik is, néha előre viszi a kutatásokat. Egy sok szenvedést okozó nőgyógyászati betegség, az endometriózis autoimmun kórképekkel való összefüggésének feltárása új kezelési lehetőségeket biztosíthat és lezárhat egy reménytelenül hosszú korszakot.
Ön mire gondol, ha belépve egy idegen lakásba a szőnyeget a plafonon vagy a szekrényajtón találja a padló helyett? Kicsit rejtélyes, ugye? Van egy betegség, ami pont ilyen: ott van valami, ahol semmi keresnivalója. Úgy hívják, endometriózis.
Az endometrium az a szövet, amely a méh belső falát borítja – „mint a szőnyeg a padlót”, magyarázza Shree Datta, szülész-nőgyógyász tanácsadó –, és onnan válik le minden hónapban a menstruáció során. Amikor ez a méhben természetes szövet olyan helyeken jelenik meg, ahol nem kellene, például a petefészkeken, petevezetékeken, húgyhólyagon vagy a belekben, akkor a tünetei rengeteg szenvedést képesek okozni: meddőséget, fáradtságérzést, és sokféle fájdalmat, elsősorban a kismedencei területen, a húgyhólyagban vagy a bélrendszerben.
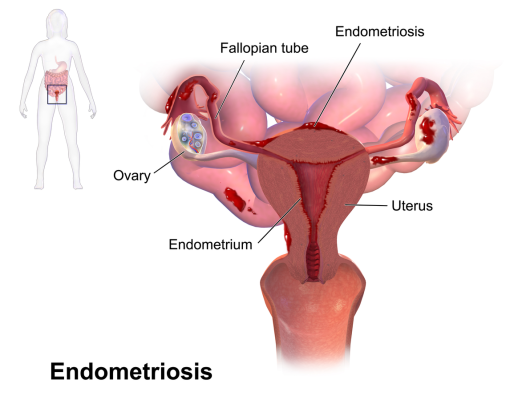
petefészek, petevezeték, méh és az endometrium
Forrás: Wikipedia
Elméletek a bizonyosságok helyett
Persze hogy ritkán gondolnak rá – a tünetek alapján mind a beteg, mind az orvos más irányban kezdi keresni a kórokot. A szakirodalom szerint az állapot körülbelül 10 nőből 1-et érint (különösen a fogamzóképes korúakat), az igazi előfordulási arány azonban valószínűleg magasabb, mert a helyes diagnózisig vezető út elképesztően hosszú.
A legutóbbi tanulmányok azt találták, hogy bár átlagosan 6,6 év telik el a tünetek megjelenésétől a diagnózisig világszerte, az országok között óriási eltérések vannak.
Nem elég, hogy nehezen diagnosztizálható, még az oka sem világos ennek a betegségnek. „Még mindig a 19. század végéről és a 20. század elejéről származó elméletekre támaszkodunk” – mondja Thomas Bainton, a Chelsea és Westminster Kórház NHS Alapítványi Tröszt szülész-nőgyógyásza. Napjainkban is népszerű John Sampson amerikai nőgyógyász 1940-es elmélete.
Szerinte a „visszafelé áramló menstruáció” okozza, vagyis az, hogy a menstruációs vér a kismedencébe folyik be ahelyett, hogy elhagyná a testet.
Hogy miért és hogyan okozná ez a viszonylag gyakori jelenség az endometrium más szervekbe történő „beültetését”, az nem világos, de ez nem sosem gátolta az elmélet terjedését. A gyulladás egy másik vizsgálati fókusz volt.
Ez év júniusában egy nagy svéd tanulmány arról számolt be, hogy a születéstől 15 éves korig tartó kedvezőtlen életélmények – például a gyakori költözés vagy egy szülő szenvedélybetegsége – növelhetik az endometriózis kialakulásának valószínűségét, amiért a tanulmány szerzői szerint a test különféle gyulladásos folyamatai lehetnek a felelősek.
Az autoimmun kapcsolat
Először dr. Norbert Gleicher vetette fel 1987-ben, hogy az endometriózist autoimmun betegségként sorolják be, amikor közzétette 59 nő bevonásával végzett (Mt. Sinai Hospital, Chicago) vizsgálatának eredményeit. Akkor ő azt nyilatkozta, hogy „ha az elmélet bebizonyosodik, az endometriózis kezelését sokkal hatékonyabbá lehetne tenni azáltal, hogy új gyógyszereket állítanának össze a hibás immunrendszeri válasz ellen. Még fontosabb, hogy a meddőségi problémák szélesebb köre is összefügghet az autoimmun betegséggel”. A világ szakemberei nem osztoztak teljes mértékben a lelkesedésében.
Lassan azonban kiderülni látszik, hogy igaza volt. Az adatok folyamatosan gyűltek az évek során, és ma már egyértelmű, hogy az endometriózis gyakran más egészségügyi állapotokkal együtt fordul elő. Kimutatták a kapcsolatot számos autoimmun állapottal, egy 2000 és 2023 között publikált tanulmányokat összesítő elemzés pedig azt találta, hogy az endometriózis 23 százalékkal növeli a szív- és érrendszeri betegségek, és 13 százalékkal a magas vérnyomás kockázatát. Más kutatások szintén felfedeztek lehetséges fokozott kockázatot a petefészek- és emlőrák esetében.
Ezen kutatások egyike sem igazán ment bele, hogy miért létezhet ilyen összefüggés. Most azonban az Oxfordi Egyetem Nuffield Női és Reproduktív Egészségügyi Tanszékének tudósai úgy tűnik, felfedezték, miért van ez így. Kutatásuk azt sugallja, hogy egy közös biológiai alap húzódik meg az endometriózis, valamint az autoimmun betegségek között, amilyen például a szklerózis multiplex.
„Ez a tanulmány valódi változást jelent ahhoz, hogy megértsük az endometriózist” – mondja Nilufer Rahmioglu, a közlemény kutatója és társszerzője. „Mintha egy régóta hiányzó, kulcsfontosságú darabot illesztenénk egy kirakósba”. Vagyis megtudhatjuk végre, hogyan illeszkedik endometriózis az immunrendszerrel kapcsolatos betegségek szélesebb körébe. Az endometriózis mögötti mechanizmusok feltárása felgyorsítja az utat a jobb kezelések, sőt akár a gyógyítás felé – véli a kutató.
Forrás: endoexcellencecenter.com
Megvan végre a biológiai ok
Rahmioglu munkatársaival a UK Biobankra támaszkodva több mint 8000 endometriózisos, továbbá közel 65 000 immunrendszerrel kapcsolatos betegségben szenvedő nő adatait dolgozták fel. Megvizsgálták az összefüggést az endometriózis, valamint 31 különféle immunológiai állapot, köztük az szklerózis multiplex, a cöliákia, a pikkelysömör és az ízületi gyulladás között.
Megállapították, hogy egy endometriózisos nőnek 14 százalékkal nagyobb a kockázata, hogy kialakuljon nála egy immunológiai betegség, azokhoz képest, akiknél nem áll fenn endometriózis.
Sajnos ez a kockázat halmozódik – 21 százalékkal találták nagyobbnak a kockázatot arra, hogy két immunológiai kórkép alakuljon ki egy endometriózisos nőnél, és 30 százalékkal nagyobb a kockázatuk három immunológiai kórkép kialakulására életük bármely pontján.
Ez az elkeserítő összefüggés arra sarkallta a kutatókat, hogy hatalmas mennyiségű genetikai és egészségügyi adatot felhasználva átvizsgálják több ezer ember teljes genetikai térképét, apró különbségeket keresve, amelyek e betegségekhez köthetők. Vajon az egyik állapot valóban okozhatja-e a másikat?
Ennek során több olyan pontot találtak az emberi DNS-ben, amelyek úgy tűnik, mind az endometriózist, mind az autoimmun állapotokat befolyásolják. Nem tudunk itt minden feltárt összefüggést bemutatni, de az eredmények elképesztőek.
„Az olyan nagyszabású vizsgálatok, amelyek klinikai és genetikai adatokat együtt elemeznek, mint ez, alkalmasak arra, hogy feltárják a betegségmechanizmusokat” – mondja Andrew Horne, az Edinburghi Egyetem (Egyesült Királyság) klinikusa és kutatója. Már nem egyszerűen megfigyelünk egy összefüggést, mint a korábbi kutatások során, hanem az alapvető közös genetikai mechanizmusok azonosításával megvan végre a szilárd biológiai alap arra, hogy miért hajlamosak ezek az állapotok együtt előfordulni.
Annak tudatában, hogy kapcsolat van az állapotok között, lehetővé válik, hogy az egyik állapot fennállásakor szorosabban figyeljék a másik kórkép kialakulását, amivel korábban megkezdődhet a kezelés és sikeresebb lehet a terápia. „Bár ez még nem része a rutinszerű orvosi gyakorlatnak, az alapokat immár lefektettük hozzá” – mondja Rahmioglu.
Az endometriózis kezelésének jelen és jövője
Mindebből talán az a legjelentősebb az endometriózissal élő milliók számára, hogy a felfedezések új kezelések reményét kínálják. „Ennek a kapcsolatnak az azonosítása nemcsak izgalmas – hanem ígéretes új beavatkozási lehetőségeket is megnyit, amelyek lehetővé teszik olyan terápiák kifejlesztését, amelyek egyszerre több állapotot is kezelhetnek” – mondja Horne.
Nem, kell a nulláról kezdenünk – az endometriózist és az autoimmun állapotokat átfedő összefüggések feltárása új kezelések kifejlesztését és meglévő gyógyszerek újrahasznosítását is lehetővé teheti. „Az a tény, hogy most már látjuk a közös genetikai hátteret ezek között a betegségek között, megnyitja annak lehetőségét, hogy teszteljük a már meglévő, de eddig más javallattal használt kezeléseket” – mondja Rahmioglu. Bár klinikai vizsgálatokra még mindig szükség lesz annak meghatározására, hogy az autoimmun állapotok kezelésére már jóváhagyott gyógyszerek hatékonyak-e az endometriózisra, az út jelentősen rövidebb és kevésbé költséges, mint egy teljesen új gyógyszer kifejlesztése. „Éveket spórolhatunk meg” – mondja.
A jelenlegi kezelési lehetőségek három fő csoportba sorolhatók – mondja Joel Naftalin, a University College London Hospitals nőgyógyásza: vény nélkül kapható vagy vényköteles fájdalomcsillapítók; hormonális módszerek, például fogamzásgátlók, amelyek az endometriózis növekedését gátolják azáltal, hogy „leállítják” a reproduktív rendszert; vagy a szövet eltávolítása műtéttel. Ezeket gyakran kombinációban alkalmazzák, de a kutatók szerint a kezelések általában nem elég hatékonyak.
A kóros szövet eltávolítására irányuló műtét nem garantálja, hogy az nem tér vissza, míg a hormonális kezelések mellékhatásokkal és szövődményekkel járnak, például csökkent termékenységgel és szexuális vággyal.
Az autoimmun kezelések, ha új javallattal az endometriózis ellen is bevethetővé válnak, lényeges alternatívát kínálhatnak a meglévő terápiákhoz képest. „Az endometriózis immunterápiákkal történő kezelése új horizont” – mondja Thomas Bainton, a Chelsea és Westminster Kórház NHS Alapítványi Tröszt szülész-nőgyógyász.
Zajlik már tanulmány, amelyben súlyos endometriózissal rendelkező résztvevők havonta kapnak infúziót egy immunterápiás gyógyszerből, amelyet egy olyan fehérje hatásainak csökkentésére terveztek, amely hozzájárul az állapothoz.
Az új javallat szerinte a 2030-as évekre válhat elfogadottá.
Persze azok számára, akik kétségbeesetten várják a tünetek végét, amelyek gyakran megakadályozzák őket abban, hogy elhagyják otthonukat, az ilyen változások nem jöhetnek elég hamar. Az mindenesetre sokat jelent, hogy a kutatás és fejlesztés a kutatói előrelépéseknek köszönhetően új lendületet kapott napjainkban.